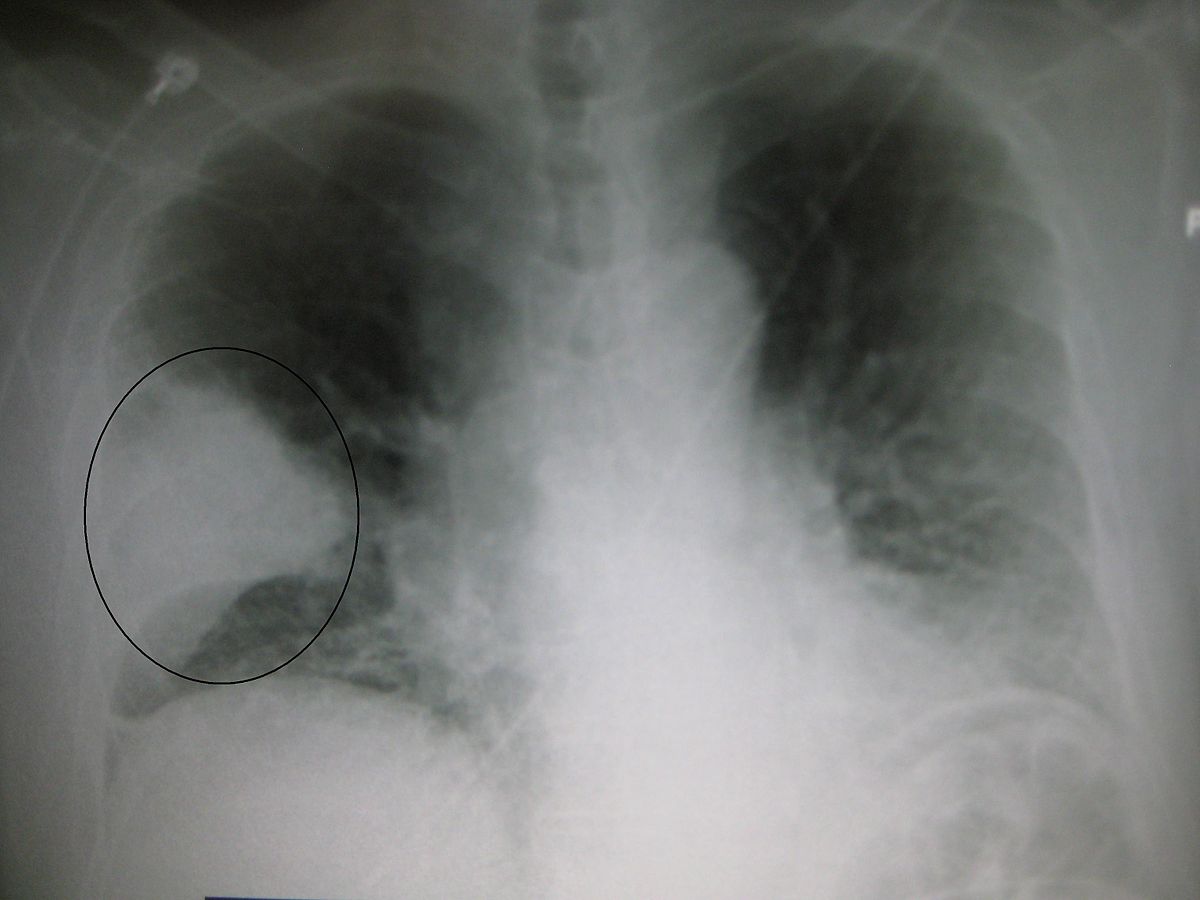
La pneumonie est l’inflammation des alvéoles du poumon, elle peut être la conséquence d’une infection bactérienne ou d’une infection virale, mais il y a également d’autres causes.
Pneumonie bactérienne
Les bactéries sont classées surtout selon la coloration à :
Gram positif– les bactéries à Gram positif ont une parois cellulaire épaisse et compacte qui se constitue d’une couche de peptidoglycane. Des exemples sont :
- Staphylococcus ;
- Micrococcus ;
- Lactococcus ;
- Clostridium ;
- Bacillus ;
- Streptococcus pneumoniae (pneumocoque): c’est le plus fréquent ;
- Enterococcus ;
- Listeria.
Gram négatif– elles ont une parois cellulaire plus fine et moins compacte par rapport aux gram positifs. La majorité des bactéries à Gram négatif a une membrane externe qui les rend résistants à l’action des antibiotiques :
- Enterobacteriaceae (Klebsielle) ;
- Vibrionacee ;
- Pseudomonas (le plus problématique).
Les bactéries les plus fréquentes sont :
- Pneumococcus ;
- Staphylococcus aureus ;
- Haemophilus influenzae ;
- Mycoplasma pneumoniae.
Les causes les moins fréquentes sont :
- Les bactéries anaérobies ;
- La tuberculose.
15% des pneumonies communautaires sont de type polymicrobien.
Pneumonie à pneumocoque
Le pneumocoque (Streptococcus pneumoniae) est un microorganisme à Gram positif présent dans les cavités nasales chez 20% à 40% d’individus sains.
Toutefois il y a surtout les sérotypes du microorganisme qui ne sont pas nocifs.
Les sérotypes les plus agressifs peuvent se trouver dans les cavités nasales et dans la gorge chez les sujets sains :
- En hiver ;
- En cas d’épidémie de pneumonie.
Toutefois la seule présence du germe à ce niveau ne suffit pas à provoquer une pneumonie.
En général une infection virale précède la pneumonie à pneumocoque.
Cela est particulièrement important car elle provoque dans les cellules alvèolaires l’apparition des récepteurs d’un médiateur d’inflammation : le PAF (facteur d’activation plaquettaire) qui contient la phosphorylchorine.
Dans la paroi cellulaire du pneumocoque il y a la phosphorylchorine, par conséquent ces microorganismes peuvent utiliser les récepteurs du PAF pour adhérer aux cellules des alvéoles (la capsule bactérienne n’empêche pas cette adhésion).
La capsule polysaccaridique du pneumocoque est fondamentale puisqu’elle protège ces microorganismes des granulocytes neutrophiles.
La phagocytose peut se produire seulement après la formation d’anticorps spécifiques contre les antigènes polysaccaridiques de la capsule.
Les pneumocoques, sans les antibiotiques, sont donc livres de proliférer pendant plusieurs jours jusqu’à arriver au taux d’anticorps suffisants dans le sang.
Toutefois les polysaccarides ne sont pas dangereux.
Certains composants de la paroi de la cellule bactérienne sont importants car :
- Ils ont une activité pro-inflammatoire importante ;
- Ils exercent un notable effet chimiotactique positif (attraction) sur les granulocytes neutrophiles ;
- Ils favorisent l’accumulation de liquide inflammatoire et la migration des cellules du sang (y compris les globules rouges) hors des capillaires.
La conséquence est la séparation des cellules endothéliales (de la muqueuse) et des cellules alvéolaires.
Les composants solubles qui dérivent de la dégradation de la paroi cellulaire des pneumocoques sont très actifs et cela explique la raison pour laquelle les symptômes et les signes de la pneumonie peuvent s’aggraver pendant :
- La phagocytose (digestion) des microorganismes (après la formation des anticorps anti-capsulaires) ;
- La disruption provoquée par les antibiotiques.
La mortalité d’une pneumonie à pneumocoque donc ne dépend pas de l’hypoxémie (la diminution de l’oxygène dans le sang) déterminée par la diffusion de l’inflammation au poumon, mais de la concentration des composants de la paroi cellulaire.
En cas de concentration élevée la disruption des microorganismes peut provoquer la mort du patient à cause du choc septique.
Une protéine intracellulaire des pneumocoques (pneumolysine) est enfin toxique chez toutes les cellules du poumon.
Il existe différents sérotypes de Streptococcus pneumoniae, par conséquent la production d’un vaccin efficace a été très compliquée.
Aujourd’hui les vaccins le plus utilisés sont :
- Le vaccin polysaccaridique 23-valent chez les adultes, contre les 23 sérotypes les plus fréquents à l’occident ;
- Le vaccin heptavalent conjugué chez les enfants.
Le streptococcus pneumoniae est fréquent chez les patients souffrant de :
- Cirrhose ;
- Maladies cardiopulmonaires chroniques qui facilitent évidemment le passage de la cavité nasale (dans la flore bactérienne) en profondeur.
La mortalité est de 30 individus sur 100.000 et ce taux est plus élevé chez les personnes âgées.
Pneumonie à haemophilus influenzae
L’Haemophilus influenzae de type B se trouve à la deuxième place pour sa fréquence.
On l’observe souvent chez les patients souffrant de bronchopneumopathies chroniques.
Il y a un vaccin mais on l’utilise seulement chez des catégories d’individus spécifiques à cause de sa faible efficacité.
Cette bactérie est une cause importante de méningite, surtout chez les enfants.
En partant des poumons, cette bactérie peut arriver au système nerveux central à travers la circulation sanguine, en provoquant des graves complications.
Pneumonie à bactéries à Gram négatif
Les bactéries à Gram négatif touchent surtout :
- Les individus décharnés et très malades ;
- Les personnes âgées ;
- Les patients atteint de maladies chroniques.
Pseudomonas : elle touche surtout les patients âgés très malades.
Elle se développe souvent chez les patients qui ont effectué un traitement antibiotique prolongé.
La conséquence est la perte de la normale flore bactérienne de la gorge et de la cavité nasale qui limite l’action des bactéries nuisibles.
Klebsiella Pneumoniae est un bacille à Gram négatif qui peut provoquer une pneumonie grave, avec une mortalité qui peut atteindre de 20% à 50%.
Cette pneumonie est dite pneumonie de Friedlander.
En général, ce germe a une forte agressivité chez les sujets :
- Alcoolisés ;
- Âgés qui sont hospitalisés ;
- Souffrant de maladies chroniques comme la bronchite chronique ou le diabète.
La Klebsiella pneumoniae peut envahir l’entier appareil respiratoire de ces sujets.
Staphylococcus aureus : il est rare dans la communauté (2%) et plus fréquent à l’hôpital (de 10% à 15% des pneumonies nosocomiales) car il s’agit d’un microorganisme assez résistant qui développe plusieurs pharmaco-résistances.
Le Staphylococcus aureus est aussi un saprophyte (une bactérie qui se nourrit d’organismes morts ou en décomposition) très diffusé surtout sur la peau.
Comme le pneumocoque, le staphylocoque peut provoquer une pneumonie chez des individus qui étaient précédemment sains, même s’il s’agit généralement d’une complication de l’influence.
Legionella pneumophila : cette bactérie vive dans un environnement aquatique, elle se trouve généralement dans les protozoaires et dans les milieux humides. Elle vive également à basse température et elle se transmet à travers les aérosols contaminés (les installations hydriques, les douches, les fontaines, les climatiseurs, etc..).
On n’a pas démontré la transmission entre les hommes.
Elle peut également provoquer des pneumonies mortelles lorsque :
- On ne la diagnostique pas ;
- On ne la traite pas rapidement.
Il existe plusieurs espèces de Legionella, mais la plus dangereuse est la pneumophila de sérotype 1.
Il y a deux formes de Legionella :
- Le type grippal (fièvre de Pontiac) ;
- La maladie des légionnaires (de type systémique, il s’agit d’une forme grave de pneumonie).
Bactéries qui provoquent la pneumonie selon le contexte
- Les sujets qui étaient précédemment sains: Streptococcus pneumoniae ;
- La complication d’une maladie virale: Streptococcus pneumoniae et Staphylococcus aureus ;
- Une maladie pulmonaire chronique sous-jacente, le diabète ou l’alcoolisme: Streptococcus pneumoniae, Haemophilus influenzae et Klebsiella pneumoniae ;
- Les patients immunodéprimés(des néoplasies, un traitement à base de cortisoniques ou un traitement immunosuppressif) : Streptococcus pneumoniae, Pseudomonas aeruginosa, Enterobacteriaceae et les bactéries anaérobies ;
- Les pneumonies d’inhalation : Enterobacteriaceae et les bactéries anaérobies ;
- Les patients hospitalisés : Pneumococcus, Mycoplasma ou Haemophilus influenziae ;
- Les patients dans la communauté: Streptococcus, Mycoplasma et Hermophilus ;
- Les patients toxicomanes: Staphylococcus ;
- Les patients qui ont séjourné chez un hôtel : Legionella.
En tout cas il n’existe pas d’éléments cliniques qui peuvent prévoir un agent infectieux.
En plus, dans 50% des cas on ne connaît pas de microorganismes responsables.
Aujourd’hui le médecin prescrit le traitement même sans connaître la bactérie spécifique qui a provoqué la pneumonie, mais il utilise une méthode empirique qui marche généralement bien.
Pneumonie virale
Les virus peuvent :
- Toucher gravement le poumon ;
- Provoquer un tableau clinique très grave.
Les raisons sont :
- Il n’y a pas assez de médicaments antiviraux efficaces ;
- Les virus provoquent généralement la pneumonie interstitielle et touchent donc tout le poumon.
Il y a deux possibilités :
- La pneumonie bactérienne est la conséquence d’une infection virale ;
- Le virus provoque directement la pneumonie.
Ces virus touchent les alvéoles en créant une première inflammation au niveau interstitiel et puis ils peuvent former des membranes hyalines (riches en fibrine) qui :
- Entravent la respiration ;
- Provoquent le syndrome de détresse respiratoire aiguë ou SDRA (une forme très grave d’insuffisance respiratoire).
Cela touche généralement les enfants et rarement les adultes.
L’évolution est la suivante :
- Elle commence comme une forme virale des voies aériennes supérieures (une pharyngite, un rhume, etc.) ;
- Le patient commence à s’aggraver, en souffrant de toux sec et d’une série de compromissions surtout en cas de formation des membranes hyalines.
Pour le diagnostic :
- L’auscultation du thorax est négative ;
- Les résultats des analyses de laboratoire sont aspécifiques ;
- La radiographie du thorax est fondamentale.
Il s’agit d’une maladie systémique qui peut donc provoquer :
- Le gonflement des ganglions lymphatiques ;
- La splénomégalie ;
- Des autres symptômes, comme l’inflammation des méninges.
Les complications sont :
- Une infection bactérienne ;
- Le SDRA (cette maladie n’est pas spécifique de ces virus et on peut la contracter par inhalation de gaz, surdose d’héroïne et narcotiques).
Une pneumonie grippale est caractérisée par :
- Le poumon enflammé et plein de liquide ;
- L’augmentation du débit sanguin ;
- La formation de membranes hyalines provoquée par un dommage alvéolaire diffusé.
Syndrome respiratoire aigu sévère (SRAS)
Il s’agit d’un grave syndrome aigu respiratoire viral qui a émergé il y a quelques années.
La première épidémie d’origine animale s’est produite dans une région chinoise. Cela est resté inaperçu jusqu’au 2002, quand un médecin de cette région a séjourné chez un hôtel à Hong Kong.
Tous ceux qui étaient au même étage ont contracté la maladie et l’ont répandue en voyageant.
Il y a été plus de 3000 cas et 165 morts.
Il s’agit d’un coronavirus (découvert après beaucoup de temps) qui en général ne provoque pas de symptômes chez l’homme, mais qui peut provoquer des problèmes beaucoup plus graves chez les animaux : c’est le bétail qui a propagé l’infection.
L’homme n’est surement pas un porteur, on pense au réservoir animal, mais on n’est pas encore certain.
Caractéristiques :
- L’incubation de deux semaines ;
- La toux sèche (identique à la toux chez les fumeurs) ;
- On l’a bien traité par la Ribavirine (un antiviral qu’on utilise également en cas d’hépatite) ;
On n’a plus de nouvelles d’endémies de SRAS.

 Camille Dubois est une rédactrice passionnée par la santé et le bien-être. Forte de plusieurs années d’expérience dans la création de contenu, elle travaille à rendre les informations médicales accessibles et compréhensibles pour tous. Son approche combine rigueur scientifique et écriture engageante, avec des articles qui couvrent des sujets tels que la prévention, la nutrition, la gestion du stress, et les innovations médicales. Camille met un point d’honneur à toujours baser ses contenus sur des recherches fiables et des sources de qualité. En dehors de la rédaction, Camille participe régulièrement à des conférences santé et bien-être. Elle s’efforce de sensibiliser le public à adopter des modes de vie plus sains, tout en continuant à enrichir ses connaissances pour mieux informer ses lecteurs.
Camille Dubois est une rédactrice passionnée par la santé et le bien-être. Forte de plusieurs années d’expérience dans la création de contenu, elle travaille à rendre les informations médicales accessibles et compréhensibles pour tous. Son approche combine rigueur scientifique et écriture engageante, avec des articles qui couvrent des sujets tels que la prévention, la nutrition, la gestion du stress, et les innovations médicales. Camille met un point d’honneur à toujours baser ses contenus sur des recherches fiables et des sources de qualité. En dehors de la rédaction, Camille participe régulièrement à des conférences santé et bien-être. Elle s’efforce de sensibiliser le public à adopter des modes de vie plus sains, tout en continuant à enrichir ses connaissances pour mieux informer ses lecteurs.